Nếu bạn có chu kỳ kinh nguyệt ổn định khoảng 7 ngày sau lúc trễ kinh, bạn hãy sử dụng que thử thai để có kết quả thử thai chính xác nhất. Đồng thời, bạn cần sử dụng que thử thai vào buổi sáng lúc bạn mới thức dậy.
BÀI VIẾT
Giời Leo (Zona) ở mẹ bầu là một virút hướng da và thần kinh có tên là Varicella zoster virus (VZV), thuộc họ virút herpes. Đây cũng chính là virút gây bệnh thủy đậu. Người đã mắc bệnh thủy đậu, sau khi khỏi, một số ít virút tồn tại trong các hạch thần kinh cảm giác cạnh cột sống dưới dạng tiềm tàng.
Khi gặp điều kiện thuận lợi (các yếu tố khởi động) như suy giảm miễn dịch (suy giảm về thần kinh và thể lực, người già yếu, dùng thuốc ức chế miễn dịch, các bệnh về máu, đái tháo đường), bệnh tạo keo (đặc biệt là bệnh lupus ban đỏ), stress, điều trị tia xạ, ung thư, HIV/AIDS…, virút sẽ tái hoạt, nhân lên và lan truyền gây viêm lan toả và hoại tử thần kinh. Đồng thời virút lan truyền ngược chiều đến da, niêm mạc và gây tổn thương.
Giời Leo (Zona) ở mẹ bầu chẩn đoán thế nào?
- Tiền triệu: bệnh khởi đầu với các cảm giác bất thường trên một vùng da như bỏng, nóng rát, châm chích, tê, đau, nhất là về đêm, hiếm gặp hơn là dị cảm ở một vùng hoặc nhiều dây thần kinh chi phối từ 1-5 ngày. Kèm theo có thể nhức đầu, sợ ánh sáng và khó chịu. Thời kỳ này được cho là thời kỳ virút lan truyền dọc dây thần kinh.
- Khởi phát: khoảng nửa ngày đến một ngày sau, trên vùng da có dấu hiệu tiền triệu xuất hiện những mảng đỏ, hơi nề nhẹ, đường kính khoảng vài cm, gờ cao hơn mặt da, sắp xếp dọc theo đường phân bố thần kinh và dần dần nối với nhau thành dải, thành vệt.
Toàn phát.
Triệu chứng
- Triệu chứng da: vài ngày sau, trên những mảng đỏ da xuất hiện mụn nước, bọng nước tập trung thành đám giống như chùm nho, lúc đầu mụn nước căng, dịch trong, sau đục, hóa mủ, dần dần vỡ đóng vảy tiết. Thời gian trung bình từ khi phát tổn thương đến khi lành sẹo khoảng 2-4 tuần. Người cao tuổi tổn thương nhiều, diện rộng; mụn nước, bọng nước có thể xuất huyết, hoại tử da, nhiễm khuẩn, sẹo xấu và kéo dài. Ở trẻ em tổn thương ít, tiến triển nhanh.
- Vị trí: thường chỉ ở một bên, không vượt quá đường giữa cơ thể và theo đường phân bố của một dây thần kinh ngoại biên; cá biệt bị cả hai bên hay lan toả.
- Hạch bạch huyết vùng lân cận sưng to.
- Triệu chứng cơ năng: đau xuất hiện sớm, có thể trước cả tổn thương ngoài da và luôn thay đổi trong suốt thời gian bệnh tiến triển. Mức độ đau rất đa dạng từ nhẹ như cảm giác rát bỏng, âm ỉ tại chỗ hay nặng như kim châm, giật từng cơn.
- Triệu chứng đau thường phụ thuộc vào lứa tuổi. Ở trẻ em, người trẻ đau ít. Người nhiều tuổi đau thành từng cơn, kéo dài, thậm chí hàng năm khi tổn thương ngoài da đã lành sẹo, còn gọi là đau sau zona.
- Các rối loạn khác: có thể thấy rối loạn bài tiết mồ hôi, vận mạch, phản xạ dựng lông (nhưng hiếm gặp).
Các thể lâm sàng:
Theo vị trí tổn thương
- Zona liên sườn và ngực bụng: là thể lâm sàng hay gặp nhất, chiếm 50% trường hợp.
- Zona cổ (đám rối cổ nông) và cổ cánh tay.
- Zona gáy cổ: có tổn thương ở gáy, da đầu, vành tai.
- Zona hông, bụng, sinh dục, bẹn, xương cùng, ụ ngồi, đùi.
Theo hình thái tổn thương
những hình thái này thường gặp ở những người suy giảm miễn dịch như HIV/AIDS, ung thư, hoá trị liệu…, bao gồm:
- Zona nhiều dây thần kinh.
- Zona tái phát.
- Zona lan toả (disseminated zoster).
Các thể zona đặc biệt
- Zona mắt: chiếm 10-15% các thể zona. Do tổn thương thần kinh V hay thần kinh sinh ba chi phối cho mắt, hàm trên và hàm dưới, trong đó tổn thương nhánh mắt gấp 5 lần các nhánh khác. Có thể có các biến chứng về mắt như viêm kết mạc, giác mạc, củng mạc. Thậm chí nặng đe doạ thị lực như hoại tử vÒng mạc cấp tính, viêm dây thần kinh thị giác, hội chứng đỉnh ổ mắt, viêm hậu củng mạc, glaucome thứ phát…
- Zona hạch gối hay hội chứng Ramsay Hunt: do thương tổn hạch gối của dây thần kinh VII. Bệnh nhân liệt mặt một bên, ù tai, nghe kém hoặc mất khả năng nghe, buồn nôn, nôn, chóng mặt và giật nhãn cầu. Mắt không nhắm kín được (hở mi), có dấu hiệu Charler Bell. Mất cảm giác vị giác một bên 2/3 trước lưỡi, mụn nước mọc ở màng nhĩ, ống tai, vành tai. Có thể có viêm não, màng não.
Các thể zona khác
- Zona vùng xương cùng (S2, S3, S4): do viêm dây thần kinh chi phối vùng bàng quang. Bệnh nhân khó tiểu, tiểu dắt, bí tiểu, có trường hợp tiểu máu và tiểu mủ. Đau bụng giống như các triệu chứng ngoại khoa, đau quặn bụng dưới, căng tức, bí trung đại tiện, hậu môn co thắt và cứng như đá không thể khám được, đau nhức vùng da một bên sinh dục kèm theo thương tổn da điển hình.
- Zona tai: cảm giác rát bỏng, đau vùng tai, có thể lan ra thái dương và gáy. Ðau xảy ra từng cơn kéo dài nhiều ngày làm bệnh nhân không ăn, không ngủ được, đặc biệt là zona tai kết hợp với zona họng gây đau họng không nuốt được. Rối loạn cảm giác vùng mặt, liệt mặt ngoại biên, nghe kém.
- Zona ở người nhiễm HIV/AIDS: bệnh zona ở người có HIV dương tính giai đoạn sớm tương tự như bệnh zona ở người bình thường. Nếu nhiễm HIV giai đoạn muộn/AIDS, zona có thể tái phát thường xuyên, tổn thương không điển hình như xuất hiện trên diện rộng, mụn nước xuất huyết, hoại tử, nhiễm khuẩn, sẹo xấu, bệnh kéo dài.
Giời Leo (Zona) mẹ bầu xét nghiệm thế nào?
- Chẩn đoán tế bào Tzanck: thấy các tế bào gai lệch hình và tế bào đa nhân khổng lồ.
- Nuôi cấy virút: thường ít thực hiện.
- PCR với bệnh phẩm trong dịch và các mô.
- Sinh thiết da: được tiến hành nếu lâm sàng không điển hình.
- Xét nghiệm HIV.
Giời Leo (Zona) mẹ bầu điều trị thế nào?
Mục tiêu điều trị: làm liền tổn thương; giảm đau; ngăn ngừa biến chứng.
Trường hợp không biến chứng và ở người có miễn dịch bình thường:
- Tại chỗ: bôi hồ nước, dung dịch màu milian, castellani, mỡ acyclovir, mỡ kháng sinh nếu có nhiễm khuẩn.
-
Toàn thân
- Uống acyclovir: thuốc kháng virus có tác dụng nhanh lành vết thương, giảm số tổn thương mới và giảm đau sau zona. Thuốc nên được dùng sớm, tốt nhất trong vòng 72 giờ đầu. Liều 800mg x 5 lần/ngày trong 7-10 ngày
- Hoặc, famciclovir 500mg mỗi 8 giờ (3 lần mỗi ngày) x 7 ngày
- Hoặc, valacyclovir 1000mg mỗi 8 giờ (3 lần mỗi ngày) x 7 ngày
- Ngoài ra: kháng sinh chống bội nhiễm; giảm đau, kháng viêm, an thần, sinh tố nhóm B liều cao. Nếu đau dai dẳng: bôi kem chứa lidocain và prilocain, kem capsaicin, lidocain gel, uống thuốc chống trầm cảm ba vòng, phong bế thần kinh và vật lý trị liệu kết hợp. Corticoid: có tác dụng giảm đau trong thời kỳ cấp tính và nhiều tác giả cho rằng thuốc có tác dụng giảm đau sau zona.
Điều trị và dự phòng:
- Điều trị bệnh zona bằng thuốc kháng virus sớm trong vòng 72 giờ đầu.
- Amitripylin viên 25mg, liều 25-75mg/ngày. Tác dụng phụ: hạ huyết áp tư thế, ngủ gà, khô miệng, lú lẫn, táo bón, bí tiểu, tăng cân. Hạn chế tác dụng phụ bằng cách dùng liều tăng dần.
- Carbamazepin viên nén 200mg, liều 400-1.200mg/ngày. Tác dụng phụ: Chóng mặt, buồn nôn lúc bắt đầu điều trị, hạn chế bằng cách tăng dần liều.
- Gabapentin viên 300mg, liều 900-2.000mg/ngày. Tác dụng phụ: ngủ gà, nhức đầu, chóng mặt, buồn nôn, đi loạng choạng, run. Hạn chế tác dụng phụ bằng cách tăng dần liều.
- Pregabalin 150mg-300mg/ngày.
- Bôi kem chứa lidocain và prilocain tại chỗ, ngày 3-4 lần.
Để nhận thông tin khám với Bs Nhật, vui lòng nhấn vào link: https://m.me/bsphamquangnhat
Thủy đậu là một bệnh truyền nhiễm cấp tính do virus Herpes zoster gây nên, lây từ người sang người qua đường hô hấp hoặc tiếp xúc gần. Thủy đậu phụ nữ mang thai và trẻ sơ sinh biểu hiện bằng sốt và phát ban dạng nốt phỏng, thường diễn biến lành tính.
Nguyên nhân gây bệnh thủy đậu?
Tác nhân gây thủy đậu là virus Herpes zoster, thuộc họ Herpeviridae. Virus thủy đậu lây truyền qua đường hô hấp.
Nguồn lây lớn nhất là người bị thủy đậu; người bệnh có khả năng lây cho người khác khoảng 48 giờ trước khi xuất hiện ban, trong giai đoạn phát ban (thường kéo dài 4-5 ngày), và cho đến khi ban đóng vảy.
- Giai đoạn ủ bệnh;
- Dao động từ 10 đến 21 ngày, thường 14 đến 17 ngày;
- Giai đoạn tiền triệu;
- Thường kéo dài 1-2 ngày trước khi xuất hiện ban.
Người bệnh mệt mỏi, sốt từ 37,8°-39,4°C kéo dài 3 đến 5 ngày.
Triệu chứng
Ban trên da xuất hiện đầu tiên trên mặt và thân, nhanh chóng lan ra tất cả các vùng khác trên cơ thể.
Ban lúc đầu có dạng dát sẩn, tiến triển đến phỏng nước trong vòng vài giờ đến một vài ngày. Phần lớn các nốt phỏng có kích thước nhỏ 5-10 mm, có vùng viền đỏ xung quanh. Các tổn thương da có dạng tròn hoặc bầu dục; vùng giữa vết phỏng dần trở nên lõm khi quá trình thoái triển của tổn thương bắt đầu.
Các nốt phỏng ban đầu có dịch trong, dạng giọt sương. Sau đó dịch trở nên đục; nốt phỏng bị vỡ hoặc thoái triển, đóng vảy. Vảy rụng sau 1 đến 2 tuần, để lại một sẹo lõm nông.
Ban xuất hiện từng đợt liên tiếp trong 2-4 ngày. Trên mỗi vùng da có thể có mặt tất cả các giai đoạn của ban. Dát sẩn, phỏng nước và vảy.
Tổn thương thủy đậu có thể gặp cả ở niêm mạc hầu họng và âm đạo.
Số lượng và mức độ nặng rất khác biệt giữa các người bệnh. Trẻ nhỏ thường có ít ban hơn so với trẻ lớn hơn. Các ca bệnh thứ cấp và tam cấp trong gia đình thường có số lượng ban nhiều hơn.
Bệnh thủy đậu được chẩn đoán như thế nào?
Chẩn đoán thủy đậu chủ yếu dựa trên lâm sàng và không cần xét nghiệm khẳng định.
Ban thủy đậu đặc trưng dạng phỏng nhiều lứa tuổi rải rác toàn thân ở người bệnh có tiền sử tiếp xúc với người bị thủy đậu là những gợi ý cho chẩn đoán.
Các xét nghiệm khẳng định thủy đậu không sẵn có trong lâm sàng và rất ít khi được sử dụng; bao gồm:
- Xét nghiệm dịch nốt phỏng: Lam Tzanck tìm tế bào khổng lồ đa nhân, PCR xác định ADN của Herpes zoster, v.v…
- Xét nghiệm huyết thanh học: xác định chuyển đảo huyết thanh hoặc tăng hiệu giá kháng thể với Herpes zoster, v.v…
Bệnh thủy đậu được điều trị như thế nào?
- Điều trị thủy đậu ở người miễn dịch bình thường chủ yếu là điều trị hỗ trợ, bao gồm hạ nhiệt và chăm sóc tổn thương da.
- Điều trị kháng virus Herpes có tác dụng giảm mức độ nặng và thời gian bị bệnh, đặc biệt có chỉ định đối với những trường hợp suy giảm miễn dịch.
- Điều trị kháng virus.
- Acyclovir uống 800 mg 5 lần/ngày trong 5-7 ngày; trẻ dưới 12 tuổi có thể dùng liều 20 mg/kg 6 giờ một lần. Điều trị có tác dụng tốt nhất khi bắt đầu sớm, trong vòng 24 giờ đầu sau khi phát ban.
- Điều trị hạ sốt bằng paracetamol; tránh dùng aspirin để ngăn ngừa hội chứng Reye.
- Điều trị kháng histamin nếu người bệnh ngứa tại nơi tổn thương da.
- Chăm sóc các tổn thương da: làm ẩm tổn thương trên da hàng ngày, bôi thuốc chống ngứa tại chỗ, ngăn ngừa bội nhiễm vi khuẩn bằng thuốc sát khuẩn tại chỗ (như các thuốc chứa muối nhôm acetat).
- Điều trị kháng sinh khi người bệnh thủy đậu có biến chứng bội nhiễm tổn thương da hoặc bội nhiễm tại các cơ quan khác.
Cách để giảm nguy cơ mắc bệnh thuỷ đậu với phụ nữ mang thai khi không được miễn dịch?
- Không nên ở gần những người mắc thủy đậu hoặc có thể mắc thuỷ đậu.
- Những người mắc thuỷ đậu dễ lây lan nhất trước khi họ xuất hiện phát ban.
- Ngoài ra, hãy cẩn thận để tránh tiếp xúc với bất cứ ai mà bị bệnh zona, đây là tình trạng bệnh lý liên quan đến những người đã bị thuỷ đậu.
- Với bệnh zona thì vi rút thuỷ đậu được kích hoạt lại, gây phát ban da đau đớn và ngứa ngáy. Mặc dù bạn có thể không bị mắc bệnh zona từ những người mắc bệnh này, nhưng bạn lại có thể dễ dàng bị nhiễm virus thuỷ đậu.
Biến chứng có thể gặp phải khi mắc bệnh thủy đậu
- Bội nhiễm vi khuẩn các nốt ban, thường liên quan đến tụ cầu vàng hoặc liên cầu gây mủ.
- Bệnh thuỷ đậu phát triển trong 20 tuần đầu tiên của thai kỳ đặc biệt là giữa tuần thứ 8 và 20 thì thai nhi phải đối mặt với nguy cơ mắc một nhóm dị tật bẩm sinh nghiêm trọng hiếm gặp là hội chứng varicella (thuỷ đậu) bẩm sinh.
- Một em bé mắc hội chứng này có thể bị sẹo da và các bất thường về mắt, não, chân tay và đường tiêu hoá, khiếm khuyết của cơ và xương, tay chân dị dạng và tê liệt, kích thước đầu nhỏ, bị mù, động kinh, khuyết tật về trí tuệ. Những dị tật này rất hiếm khi xảy ra sau 20 tuần.
- Phụ nữ mắc bệnh thuỷ đậu khi mang thai vào tháng cuối hoặc trong vài ngày trước khi sinh thì bé có thể có khả năng đe dọa đến tính mạng được gọi là varicella sơ sinh. Hoặc nếu bị phát ban trong khoảng từ 5-10 ngày sau sinh có tới 3/10 trẻ sẽ tử vong nếu không được điều trị.
- Do trong thời gian này, em bé tiếp xúc với virus thuỷ đậu nhưng không được nhận kháng thể từ mẹ. Tuy nhiên, nguy cơ mắc bệnh nghiêm trọng của bé cũng có thể được giảm đáng kể nếu bé được tiêm globulin miễn dịch varicella zoster (VZIG), một sản phẩm máu có chứa kháng thể thuỷ đậu và em bé sẽ được tiêm ngay sau khi sinh ra trong vòng hai ngày sau sinh.
Biến chứng hệ thần kinh trung ương:
- Rối loạn tiểu não và viêm màng não, thường gặp ở trẻ em. Thường xuất hiện khoảng 21 ngày sau khi phát ban. Hiếm khi xảy ra trước khi phát ban. Dịch não tủy có tăng protein và bạch cầu lympho.
- Viêm não, viêm tủy cắt ngang, hội chứng Guillain-Barré, và hội chứng Reye.
- Viêm phổi: là biến chứng nguy hiểm nhất của thủy đậu. Thường gặp ở người lớn, đặc biệt là phụ nữ mang thai; thường bắt đầu 3-5 ngày sau khi bắt đầu phát ban, có thể dẫn đến suy hô hấp và ho ra máu. Phim X-quang phổi có tổn thương nốt và tổn thương kẽ.
- Viêm cơ tim, tổn thương giác mạc, viêm thận, viêm khớp, tình trạng xuất huyết, viêm cầu thận cấp, và viêm gan.
- Thủy đậu chu sinh xuất hiện khi mẹ bị bệnh trong vòng 5 ngày trước khi sinh hoặc trong vòng 48 giờ sau khi sinh, thường rất nặng và trẻ có nguy cơ tử vong cao (có thể lên tới 30%). Thủy đậu bẩm sinh với các biểu hiện thiểu sản chi, tổn thương sẹo trên da và não nhỏ khi sinh rất hiếm gặp.
Phòng bệnh thủy đậu thế nào?
- Tiêm phòng vaccin.
- Vaccin thủy đậu là vaccin sống giảm độc lực. Được chỉ định cho tất cả trẻ em trên 1 tuổi (cho tới 12 tuổi) chưa mắc thủy đậu và người lớn chưa có kháng thể với Herpes zoster. Vaccin thủy đậu có tính an toàn và hiệu quả cao.
- Trẻ em cần được tiêm một liều vaccin và người lớn được tiêm hai liều. Một số trường hợp có thể có thủy đậu sau tiêm phòng.
- Không tiêm vaccin thủy đậu cho trẻ suy giảm miễn dịch nặng (trẻ nhiễm HIV có triệu chứng).
- Huyết thanh kháng thủy đậu (varicella-zoster immune globulin – vzig). Được chỉ định cho những người có nguy cơ bị biến chứng nặng do thủy đậu trong vòng 72 giờ sau khi tiếp xúc với nguồn bệnh.
- Dự phòng không đặc hiệu.
- Tránh tiếp xúc người bệnh bị thủy đậu hoặc zona.
- Vệ sinh cá nhân.
Tài liệu tham khảo
Whitley R.J. Varicella-Zoster Virus Infection. In Kasper D.L. and Fauci A.S. (eds.) Harrison’s Infectious Diseases. McGraw-Hill Company, 2010; pp740-745.
Albrecht M.A. Clinical features of varicella-zoster virus infection: Chickenpox. UpToDate.
Albrecht M.A. Treatment of varicella-zoster virus infection: Chickenpox. UpToDate.
Bài đọc thêm: Giời Leo (Zona) ở mẹ bầu điều trị thế nào, ảnh hưởng đến con ra sao?
Để nhận thông tin khám với Bs Nhật, vui lòng nhấn vào link: https://m.me/bsphamquangnhat
Đi sanh - mẹ bầu cần mang gì?
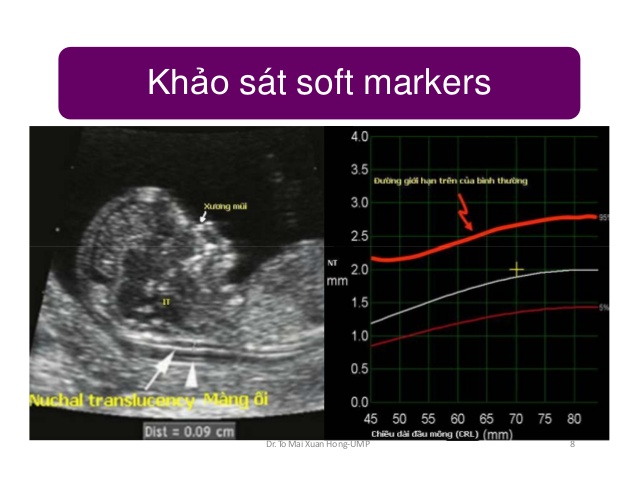
Soft marker được xem là một bất thường rất nhỏ của thai Các dấu hiệu chỉ điểm gợi ý bất thường của thai trên siêu âm hay gọi là “soft marker”, phát hiện các bất thường giai đoạn sớm của thai kỳ. sự kết hợp của xét ngiệm NIPT (thực hiện bắt đầu sau 10 tuần) cùng với đo NT ( thực hiện 11-13 tuần) đã làm tăng khả năng loại trừ lệch bội đến 99% nếu kết quả ÂM TÍNH
Kiểm tra dị tật tim bẩm sinh bằng siêu âm chuyên biệt tim thai nhi (>24-26 tuần)
Đây là siêu âm các thai phụ và Bs sản thường hay bỏ sót trong quá trình khám thai.
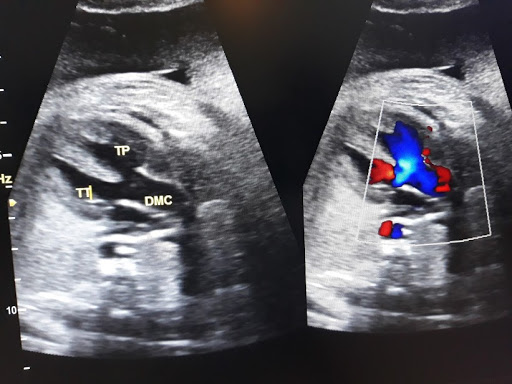
Siêu âm tim thai là phương pháp chẩn đoán hình ảnh y học được thực hiện bởi các bác sĩ đã được đào tạo chuyên sâu về tim mạch bào thai, để tầm soát 40% dị tật tim có thể phát hiện được trong thai kỳ
1. Phương pháp siêu âm tim thai
Giúp hỗ trợ bác sĩ trong việc đánh giá tình trạng tim mạch của bào thai như:
- Nhịp tim
- Chức năng tim thai
- Các dị tật tim bẩm sinh.
Các bác sĩ cũng khuyến cáo nên đưa phương pháp này vào chẩn đoán trước sinh giúp phát hiện sớm những dị tật tim nặng, giúp kịp thời can thiệp điều trị ngay từ giai đoạn đầu của thai kỳ.
Hiện nay, kỹ thuật siêu âm tim thai đã có những bước tiến lớn về công nghệ. Siêu âm tim thai có thể phát hiện được khoảng 60% bất thường tim thai.
Siêu âm hội chẩn sau khi đã sàng lọc, sau đó chẩn đoán sẽ có kết quả chính xác khoảng 90% các bệnh tim thai trước sinh. Mặc dù trong giai đoạn này, tim của thai nhi là một cấu trúc phát triển và thay đổi từng ngày.
2. Những thai phụ nào nên thực hiện siêu âm tim thai?
Hầu như những trường hợp trẻ sinh ra bị mắc các bệnh tim bẩm sinh đều không có dấu hiệu nguy cơ trước đó. Vì vậy, các bác sĩ sản khoa đều khuyến cáo cho tất cả các sản phụ nên thực hiện siêu âm tim thai trong thai kỳ. Đặc biệt lưu ý đối với những thai phụ nằm trong nhóm nguy cơ cao như:
- Đã phát hiện sự bất thường trong siêu âm thai định kỳ.
- Sử dụng những thuốc có ảnh hưởng đến thai nhi như: thuốc chống co giật, thuốc chống trầm cảm, thuốc ức chế tổng hợp prostaglandin (salicylic acid, ibuprofen, indomethacin…)
- Thai nhi được thụ tinh nhân tạo.
- Gia đình có tiền sử mắc bệnh tim bẩm sinh. Người mẹ từng có một con bị tim bẩm sinh, thai có nguy cơ mắc bệnh 1/20 – 1/100. Nếu có hai con trước bị tim bẩm sinh, thai có nguy cơ 1/10 – 1/20. Trong trường hợp mẹ mắc tim bẩm sinh, thai nguy cơ mắc 1/5 – 1/20. Nếu cha mắc bệnh thì thai nguy cơ mắc bệnh là 1/30, tức con có khả năng bị bệnh khoảng 3%.
- Thai phụ mắc bệnh tiểu đường, Phenyl ketones niệu hoặc mắc phải một số bệnh di truyền khác như: Ellis Van Creveld, Marfan, Noonan…
- Sản phụ bị nhiễm Rubella, bệnh tự miễn (lupus đỏ, HC Sjogren…) trong thời gian thai kỳ.
3. Bào thai như thế nào thì cần thực hiện siêu âm tim thai?
Phương pháp siêu âm tim thai cũng được các bác sĩ chỉ định cho các thai nhi thuộc nhóm có tiên lượng dễ mắc bệnh tim bẩm sinh:
- Tim thai loạn nhịp.
- Nghi ngờ hội chứng trao đổi song sinh hoặc đa thai.
- Độ mờ da gáy thai nhi dầy trong 3 tháng đầu tiên của thai kỳ.
- Nhau thai bị phù không do di truyền.
- Bất thường ngoài tim.
- Bất thường nhiễm sắc thể: thoát vị rốn, phù gáy, teo hành tá tràng, thoát vị hoành,…
4. Giải đáp chi tiết về siêu âm tim thai mẹ bầu nên biết
Bao nhiêu tuần thì có tim thai
Tim thai thường xuất hiện vào tuần thứ 5 của thai kỳ. Một vài trường hợp có thể xuất hiện rất muộn vào khoảng tuần thứ 9. Thời gian chỉ định siêu âm tim thai thông thường là vào tuần thứ 7 hoặc tuần thứ 8. Siêu âm tim thai tuần 8 cho kết quả khá đúng và đây cũng là mốc các bác sĩ thường yêu cầu thai phụ thăm khám.
Siêu âm tim thai ở tuần thứ mấy để phát hiện dị tật
Siêu âm tim thai ở tuần thứ 7 hoặc tuần 8 chỉ giúp mẹ bầu nghe được những nhịp đập đầu tiên của con. Để phát hiện chính xác các dị tật ở tim thai thì cần chờ đến tuần thứ 20 trở đi khi tim đã được phát triển hoàn thiện. Thông thường bác sĩ sẽ chỉ định thai phụ siêu âm tim thai ở tuần thứ 22 để sàng lọc dị tật cho kết quả chính xác nhất.
Siêu âm tim thai có nốt sáng
Siêu âm tim thai có nốt sáng có thể gặp ở bất cứ tuần thai nào. Tỉ lệ xuất hiện nốt sáng cản âm xuất hiện ở khoảng 3 – 6% thai nhi. Nốt sáng không phải biểu hiện của các dị tật. Không gây ra các dị tật tim bẩm sinh và không ảnh hưởng gì đến chức năng tim. Nhưng nếu xuất hiện nốt sáng ở nhóm thai phụ nguy cơ cao hoặc thai phụ trên 35 tuổi thì sẽ tăng nguy cơ che dấu các dị tật khác của thai nhi.
Trường hợp trên 35 tuổi, có kết quả triple test, double test bất thường hoặc có tiền sử dị tật ở trẻ trước thì thai phụ cần tiến hành thêm các thăm khám khác. Nếu trong gia đình có người từng bị dị tật thai phụ cũng nên thăm khám thêm để kiểm tra nguy cơ dị tật ở thai.
Siêu âm tim thai nhịp tim bao nhiêu là bình thường
Nhịp tim của thai nhi phổ biến ở mức 110 – 180 nhịp/ phút. Có dao động nhỏ giữa nhịp tim của bé trai và bé gái. Số nhịp tim cũng dao động giữa các tuần với nhau. Nhịp tim của thai có thể tăng lên tới 180 nhịp nếu lúc đó con đang vận động mạnh. Nếu nhịp tim thai vượt ngưỡng 180 và dưới ngưỡng 110 nhịp mỗi phút thì mẹ bầu cần được làm thêm nhiều xét nghiệm khác. Vì đây có thể là dấu hiệu báo động tình trạng sức khỏe của mẹ hoặc của thai nhi đang gặp vấn đề bất thường.
Để nhận thông tin khám với Bs Nhật, vui lòng nhấn vào link: https://m.me/bsphamquangnhat
Thuốc thụt hậu môn cho mẹ bầu không phải là lựa chọn tốt, việc thụt hậu môn cho mẹ bầu cũng thường không được khuyến khích trong ba tháng đầu và ba tháng cuối bởi trong 3 tháng đầu, thụt hậu môn có thể làm tăng nguy cơ sảy thai còn trong 3 tháng cuối, việc làm này có thể gây ra các cơn co thắt, dẫn đến chuyển dạ sớm.
Nếu ngày thụ thai chính xác và không có nhịp tim sau 8 tuần, thì có nguy cơ thai ngừng tiến triển (hay gọi là thai chết lưu)
Chóng mặt có thể là biểu hiện bình thường khi mang thai cũng có thể là những biểu hiện bất thường nếu thai phụ bị tiểu đường thai kỳ và nguy cơ tiền sản giật cao. Vì vậy, trong suốt quá trình mang thai, thai phụ nên khám thai theo đúng lịch hẹn của bác sĩ để phát hiện sớm những dấu hiệu bất thường, từ đó có biện pháp can thiệp kịp thời.
Thai chậm tăng trưởng (thai nhẹ cân) Intrauterine Growth Restriction (IUGR) là tình trạng suy dinh dưỡng bào thai được xác định thông qua kích thước và trọng lượng thai dưới đường Bách phân vị (BPV) thứ 10 (xác định) hoặc BPV thứ 5 (nguy cơ cho thai), BPV thứ 3 (nguy cơ cao cho thai).